【0】ひとくちに脱水と言っても、、
わが国では“脱水”と一言で片づけられるが,諸外国でhypovolemia, dehydration, volume depletionと3つの用語で区別されている。
英語圏では脱水はdehydrationであるが上記を区別する必要がある。
ざっくり言うと、
dehydrationは「水が足りない」
volume depletion「Naが足りない」
広義の意味での脱水が[hypovolemia]であり、上記の2つの結果、血管内脱水となるものを指している。
①高張性脱水≒dehydration
Na も失われるが、水のほうがより多く失われる。
Naがより多い血管内に細胞内から水が移動することで、細胞外液の不足を補填する。そのため循環血漿量はある程度担保されている。
血管内脱水と比して細胞内の脱水が強いため、循環不全を認めないが、代わりに口渇などの自覚症状が全面に出ることが多い。
②等張性脱水
細胞外液の浸透圧と等しい体液が失われるを指す。
つまり、下痢や嘔吐を頻回にしているケースが一番多い。
③低張性脱水
水よりもNaが多く失われた結果、細胞外液の浸透圧が下がっている。
高張性と逆で、細胞内に水が移動することで、さらに細胞外液が減っていく悪循環を辿り、こちらは末梢循環不全が全面に出る。
脱水なのにもかかわらず、低Naを認める場合はこちらを考え、Na補正を一番に考えた補液の戦略が必要になる。
利尿の結果、また脱水の電解質補正の不手際などの医原性もある。
下痢嘔吐でこちらをoverlapするケースや、MRHEなどの病態として等張や低張液を喪失する疾患も稀であるが考慮する。(SIADHなどはeuvolemicになることが多い)
脱水だからとりあえず、リンゲル液がいいか、、
ではなく、病態と生理学をリンクして考えるのがよい。
適切な輸液、ひいては体内の脱水、電解質を考える際に絶対必要な生理学が
「浸透圧/Osmolality」と「張度/Tonicity」である。
【1】OsmolalityとTonicity
浸透圧には、晶質と膠質があることを把握する。
我々は「水を引きつける力」のはなしをしているが、その力は、その水に溶け込んだ「分子数」に依存する。
晶質浸透圧→電解質やブドウ糖
膠質浸透圧→Albなどタンパク質
(1)晶質浸透圧→「細胞外液(間質+血管)に水を引き付ける」
細胞膜を介して細胞内外を行き来する(特に細胞内液と組織間液の間で)これによって圧(分子量)変化をもたらすことで水の出入りを生む
(2)膠質浸透圧→「血管内に水をひきつける」
基本的にはアルブミン。
これらは血管内からでていくことはまずない。
毛細血管の中に存在し、膠質として水を血管内に引き付ける。
対して晶質であるその他の物質は毛細血管を自由に行き来することができるので、それと水の移動で静水圧を生む。
静水圧と膠質浸透圧の均等が概ねとれたところにおちつく。
晶質との違いは
①晶質と違い自由に出入りできない
②分子量が莫大にでかいため、分子数(mOsmとして)は大したことない数になってしまい、それ程浸透圧差を産まない
③「晶質は細胞内から間質に」「膠質は間質から血管内に」水分を惹きつける
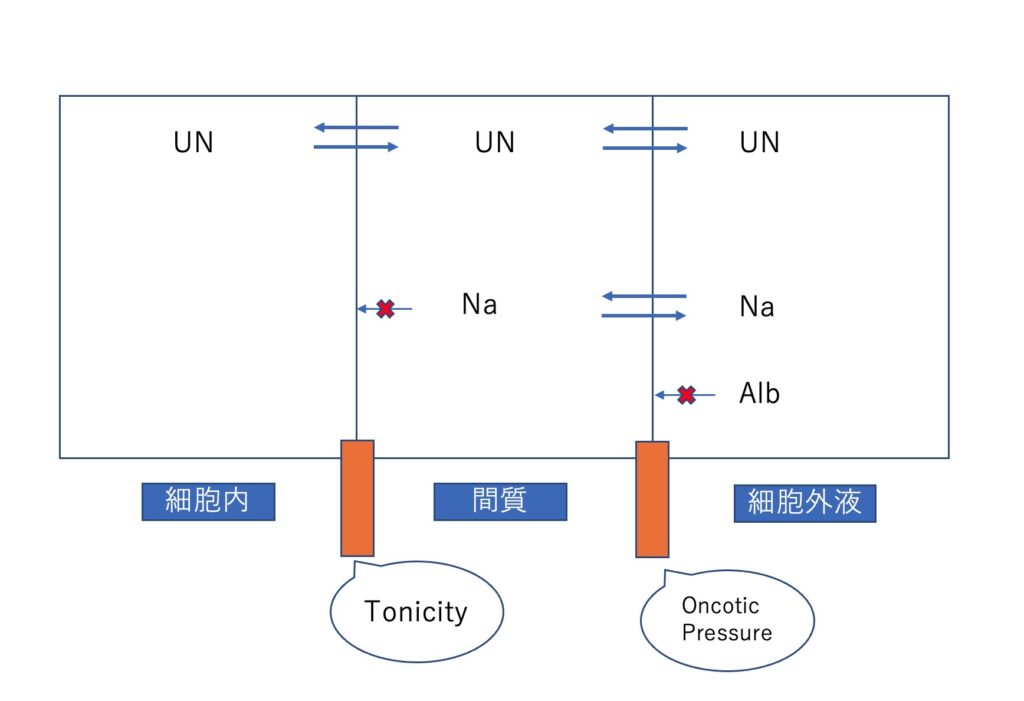
浸透圧と張度を曖昧にしているためにわけがわからなくなるのである。
浸透圧(osmolality)は文字通り、粒子、分子を指す。
すべてである。つまり、すべての溶質の濃度が形成する圧であるため、細胞内外など関係ない。
張度(Tonicity)は細胞内と間質との間で移動を制限されるものを指す。
細胞内と間質の間にあるものは「細胞膜」である。(後述するがこれはeffective osmoleと殆ど同義である)
イメージがつきやすいのは、Na,Kなどの電解質やブドウ糖は細胞内外をある程度制限を持って行き来する(GI療法などはよい典型)。
どんなに入れたところで、血管内のNaは145を大きく上回ることはないし、Kも5を超えないだろう。これはTonicityを形成する。
引き換え、尿素などは自由に行き来できてしまうので後述するnon-effectiveといえる。
※effective osmoleとnon-effective osmole
上図において、細胞膜を透過するか否か(Tonicityに影響するか)がポイントである。
effective osmoleは浸透圧物質の中でも、「細胞膜を透過せずにTonicity(細胞外に水を引き付ける力)を形成する物質」、non-effective osmoleは勝手に透過してしまう。
つまり、血漿浸透圧を計算するときには

上記になるが、Tonicityの計算をするときには、

non-effective osmoleを差し引いて考えなくてはならない。
つまり、上記の式において血管内外の棲み分けを考える際には、NaとGluを基本的には考えればよい。
しかし実臨床上はほとんどNaのみを考慮する。
①この数値の計数の差
②Gluは血管内に入って比較的速やかに代謝される
そのため、5%GluはTonicityを持ちそうであるが、血管内に入ってすぐにfree water扱いとなるのである。
※蒸留水を投与してはいけない理由、5%Gluがよい理由。
蒸留水は浸透圧0であり、浸透圧差の問題で、赤血球が膨張して破壊、溶血しまうので。
これはよくご存知だろう。
5%Gluは(一応)浸透圧を持つので、上記はおこらないが、すぐにfree waterになる。
水を入れるイメージで5%Gluを入れるのである。
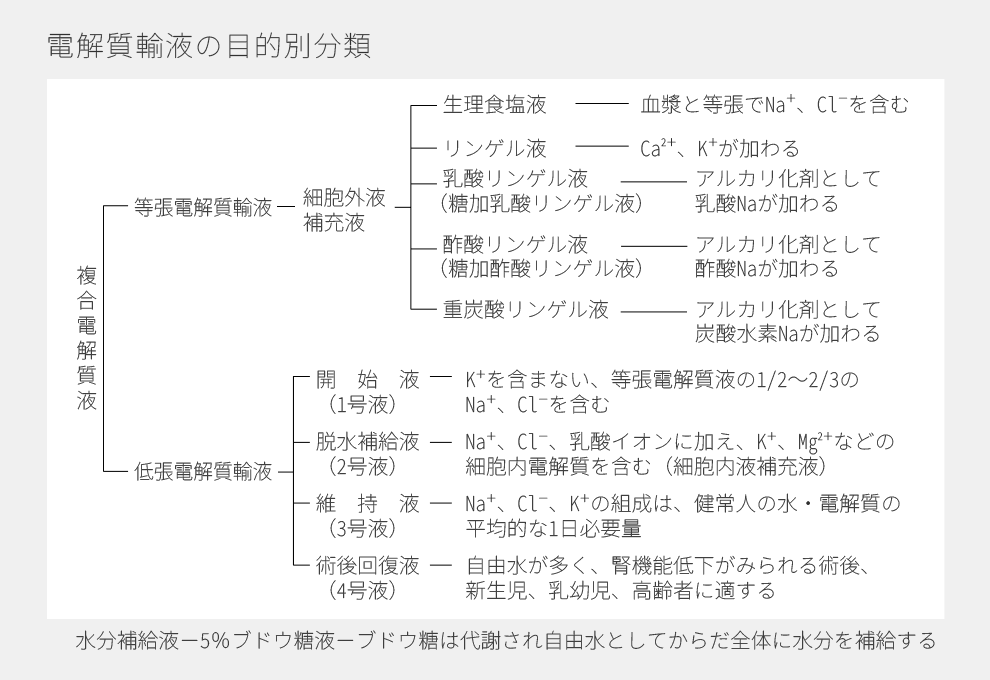
cf. 大塚製薬Hp
上記を見ると、
①等張電解質輸液
②低張電解質輸液
に大別される。
等張輸液は輸液のOsmolalityが(概ね)血漿内と同等であることを指す。
それの代表格が生理食塩水であり、他等張輸液も浸透圧比(生理食塩水の浸透圧を1としたときの比率)は1であるはずである。
では、低張輸液はどうか?
先述した通り、浸透圧比が低ければ血管内に入ってから、溶血をおこしてしまいそうなものである。
低張輸液は等張輸液と比較して「電解質の占める浸透圧が足りていない」、それを、蒸留水ではなく、5%Gluを投与するように、Gluを足すことで、浸透圧比を1にする。
Osmolality, Tonicityがごっちゃになってしまっているのが難儀であるが、輸液の浸透圧比は1に設定されていることがわかる。
これはあくまで晶質浸透圧の話。
※(Adv)膠質浸透圧(以下COP:colloid osmotic pressure)のはなし。
実際に測定できるようになったため、TP、Albで近似すると下記になる。
①COP = 1.8 × TP × Abs + 5.5
②COP = 2.1 × TP + 0.16 × TP2 + 0.009 × TP3
(TP:total protain, Abx:280nmにおいての血清吸光度)
上記のように近似されるとされる。
実臨床においてAlbに引っ張られがちだが、TP全体として考えなくてはいけないのである。
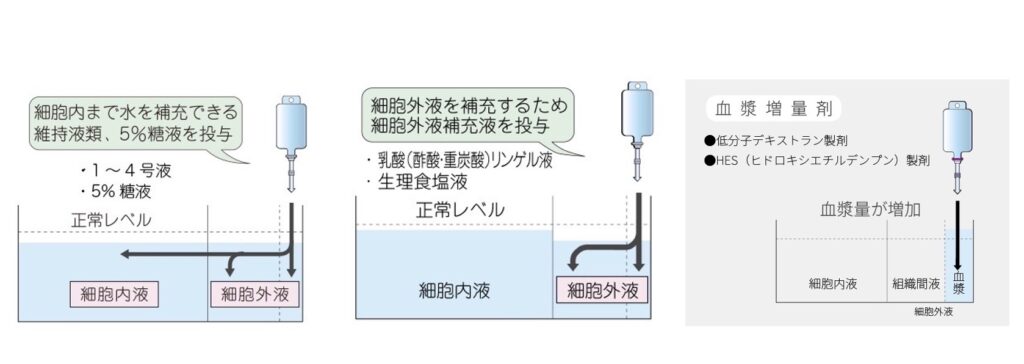
【2】実際に輸液をしてみると、、、、
上図のようになる。
①低張輸液
5%Gluであれば完全にfree waterとして、たとえば1号液なら[Na+]=90程度の分、外液にも分布する。
②等張輸液
理論上は十分はTonicityをもって、細胞膜を透過せずに外液内で分布する。
③血漿増量剤
AlbやHES製剤など。血漿のみに分布して、「膠質浸透圧」として水を血漿内に引っ張る。
因みにHESやデキストランはGluの超重合体であり、分子量が5桁にも至り「膠質浸透圧」として働く。
※高Cl性アシドーシス?
血管内脱水の際に生理食塩水を使用すると「高Cl性アシドーシス」が起こるという。
血管内に生理食塩水を入れ続けると、血漿の電解質が限りなくNa, Clの値が154に近づいていく。もちろん細胞内への移動などもあるが、限りなく近づいているのである。
すると、陰イオンがClで満たされていき、陰イオンとしてのHCO3の居場所がなくなっていく(細胞内への移動、もしくは代謝されたりする)。
すると血管内のHCO3は少なくなっていき、代謝性のアシドーシスになる。
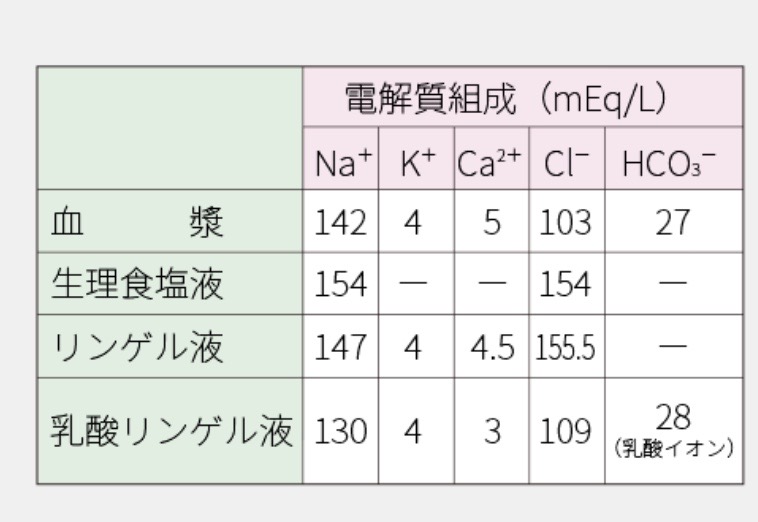
※乳酸リンゲルや酢酸リンゲルにすると良い理由。
ソルラクト、ソルアセトなどである。
これらはClが少ない代わりに、陰イオンとしての乳酸イオンや酢酸イオンが使われる。これらは乳酸や酢酸が代謝されることによってHCO3に変換されるので、概ね血漿成分に近づいた生理的な組成になってくれるのである。
Q, 乳酸リンゲルと酢酸リンゲルはどっちを使えばいいの?
A, 本当にどっちでもいい。
内容する電解質も微差である。
代謝経路が異なり、乳酸が肝臓メイン、酢酸が腎臓メインで代謝される。(乳酸は本来イメージ通り骨格筋で多く酸化されていくがここでは割愛する)
なので、厳密に言えば腎不全があれば乳酸リンゲルであり、肝不全があれば酢酸リンゲルがよさそうである。
リンゲル液同士の比較のRCTなどもあるが差異なく気にせずつかっていい。cf.HEMACETAT
なんであれ、リンゲルは生理食塩水と比較して転帰がいい。cf. SALT ED
Q, 手術室で上記の輸液を使っているのを見たことないが?
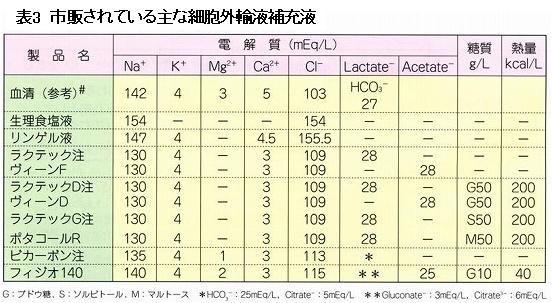
手術室で一番見るのがビカネイト/ビカーボンやフィジオであり、2番目がボルベンだろうか。
まず、ビカネイトから。
これは重炭酸リンゲルである。
乳酸、酢酸の部分に直接重炭酸が入っている。
もちろんこれは非常に生理的であり、切迫する状況であればこちらの方がいいに決まっている。しかしながら先述した通り、少し時間が経てば概ね乳酸リンゲルや酢酸リンゲルも同じように振る舞うのでそれほど問題はない。
次にフィジオ。
フィジオは酢酸が緩衝材となっているものの、
①Naが近い
②Mgが含有されている
これらから血漿と近く生理的である。
続いて、ボルベン(分子量13万)の話をする。
※血漿増量剤、特にボルベンについて
これは【2】-③の血漿増量剤である。
ヘスパンダー(分子量7万)もある。
これらはHES(ヒドロキシエチルデンプン)製剤である。あまりに分子量が大きいため、血管外に出ていくことが少ない。
大きければ大きい方がいいわけではなく、以前は回外ではM=45万のHES製剤が作られたことがあるが、代謝されることがなく、腎不全への影響が出てきたこと、凝固因子への異常をきたしたため今では使用されることはない。
一般的にボルベンの方を使うことが多いのでこちらを説明する。
①生理食塩水が基材
②出血の有無に関わらず使用可能
③血管内にほとんど100%残留する
③50ml/kg/dayまで使用可能(ヘスは1Lまで)