【1】概念
周術期、もしくは管理上臥床が長く続くことが考えられる患者はVTEの発生リスクが高まり、特に端をなすDVTに注意をする必要がある。
DVT予防について知る前に、血栓形成について理解する必要がある。
血栓形成について、virchowの3徴を理解する必要がある。
①血流の鬱滞
②静脈壁の損傷
③凝固能の亢進
の3つである。
下肢骨折、臥床で全く動かなくなった患者は特に注意が必要である。
DVTそのものは
下腿の静脈は大きく分けて3つ、表在静脈と深部静脈と穿通枝に分かれる。
特にヒラメ静脈は太くて短くて壁が薄い。何本か枝(外側枝、内側枝、中央枝)を持つが、いずれもポケットのような形状をとる。そのため血栓が出来やすく、PEに至る際の原因血栓もこちらであることが多い。
その他には腓骨静脈、後脛骨静脈でも多い。
【2】検査
まずは
①Wells criteria
②Geneva score
を使用する。VTEへの予測能に有意差はないといわれている。
[Ann Intern Med 2011 Jun 7:154(11):709-18]


【3】検査②(エコー)
結局はこれが最も簡便で、最も鋭敏な検査であるので習熟しておく必要がある。
私が所属している病院では24時間経験豊富で優秀な超音波技師さんが常駐しており、我々が当てるより?なんて思ったりもする。
しかしながらその環境に胡座をかいて自分で当てられないのはよろしくない。この記事の一番のメインはここである。
大きく分けて
・echo compression
・ドプラ法
の2種類に分かれる。
後者はある程度習熟が必要なことと、前者の方が圧倒的に視覚的でわかりやすいので、前者のみマスターすればまずはよい。
①まず大腿静脈径は正常か?
正常では大腿動脈と同等か少し細い。末梢側の血栓を認めれば、静脈径が拡大しているはずである。
②Bモードとドプラで静脈を優しく当てる
(この時点では圧迫は最小限に抑える!→コンプライアンスによってはその刺激で血栓が飛んでしまうと言われる)
・長軸像を流して、そこにカラードプラを当て、径差を見る。
・Bモードを用いて明らかに静脈径が大きくなるところがあり、そこに高輝度の成分があれば、それが血栓であると考える。
上記にて血栓の場所が同定できるはずである。
下記はヒラメ静脈であるが、そのほかの部分でも一緒である。
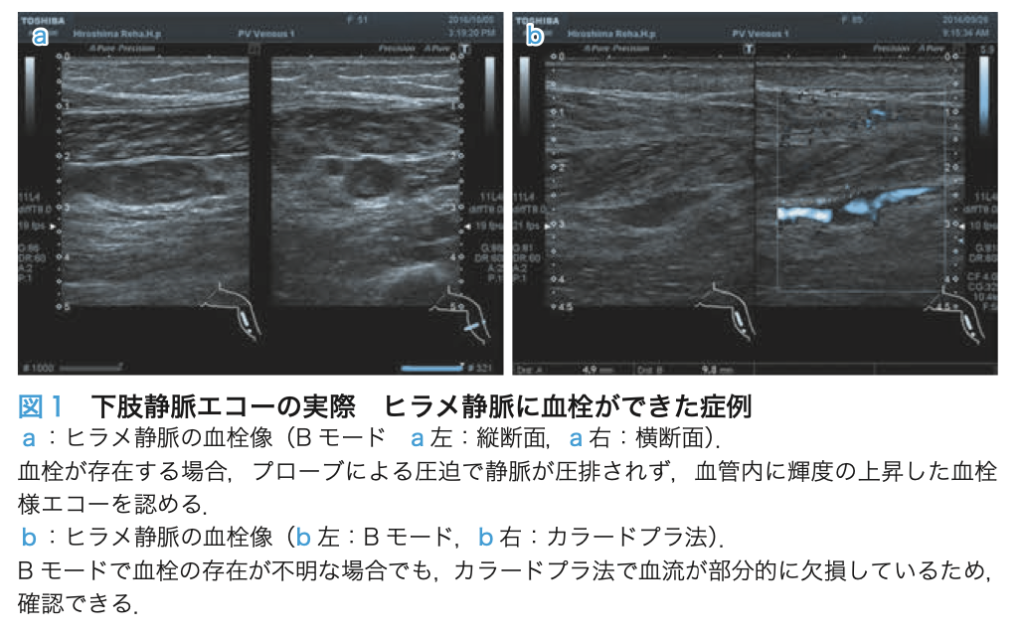
cf.Jpn J Rehabil Med 2012;58:765-770
③echo compression/CUS
大腿静脈、膝窩静脈の2点でcompression ultrasonography(CUS)を。より近位で潰れないかもしれない。
※ CUSについて
基本的に長軸では潰れるのがはっきりと判別出来ないため、短軸で潰すことを心がける。また、末梢側(もしくは中枢側)を逆の手で把持することで圧力が逃げない様にする。
急性期であれば、完全に潰れず(arteryと同等と考えていい)、だが慢性期であり流れたりして、壁在血栓のみが残っている状態を見ているときは中途半端に潰れる可能性があることを注意する。
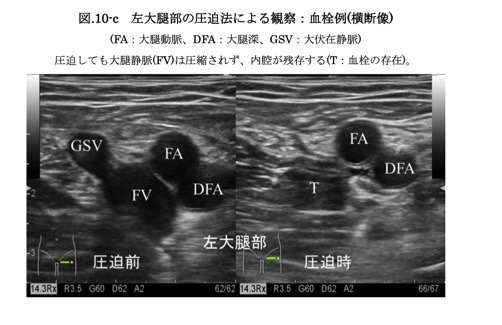
cf.http://www.jsum.or.jp/committee/diagnostic/pdf/vein.pdfhttp://www.jsum.or.jp/committee/diagnostic/pdf/vein.pdf
Q. 2-point strategy??
極限まで掻い摘んでDVTエコーを試行するならば③のみになるだろう。(勿論推奨はしない)
③を推奨する背景には「2-point strategy」という考え方があることを理解しておく。
名付けるほど大層なものではないが、
「大腿静脈と膝窩静脈の2点さえ陽性でなければ問題ないだろう」
ということである。
「echo compression/CUSの陰性⇨その部位よりも近位にはDVTがないだろう」
を意味している。
つまりそこよりも遠位の部分にはなにも言及できていないのである。
ここで浮かぶCQは2つである。
1)遠位は本当に放っておいてもいいのか?
2)CUSの陰性は本当に近位部の否定をできているのか?
である。
まず、我々がDVTを必死に探すのはDVTそのものが悪さをするからではなく、その血栓が飛ぶことによって粗大な血栓症を引き起こすことが怖いからである。それの最たる例が致死的な疾患であるPE(肺動脈血栓症)である。
そこで、上記2つのCQを明らかにしたstudyをそれぞれ見てみる。
1)遠位は本当に放っておいてもいいのか?
(Comparison of the clinical history of symptomatic isolated distal deep-vein thrombosis vs. proximal deep vein thrombosis in 11 086 patients、PMID19793188)
上記のCQに答えた多施設前向きコホートである。
がんや旅行などリスクの説明は色々あるが、掻い摘んで説明すると
「死亡率は遠位DVT(n=1921)で2.7%、近位DVT(n=9165)で7.5%であり、内PEでの死亡は0.3%(5人)と0.6%(56人)であった」
これを見てどう感じるかである。勿論明確な有意差があり、それをメッセージにしている印象であるが、別に遠位でもPEになるんだ、、、である。
これらを元に0.3%に目鯨を立てる必要はないという流れになっており、「末梢型DVTには積極的加療は不要」と言われるのである。(Kearon C, et al.: Antithrombotic Therapy for VTE Disease: CHEST Guideline and Expert Panel Report. Chest 2016; 149; 315-352. PMID:26867832)
2)CUSの陰性は本当に近位部の否定をできているのか?
(Isolated Deep Venous Thrombosis: Implications for 2-Point Compression Ultrasonography of the Lower Extremity
PMID: 25465473)
結論から言うとできていない。
DVTの診断となった患者(n=362)のうち6.3%は大腿、膝窩静脈以外の近位の静脈でDVTを指摘されている。
残念ながらこれはそれ以外の近位部にあるから、血行力学上生理的に上位に血栓が飛び得るのかの疑問には答えていない。
つまりはPEなどの粗大な合併症のあるなしにはフォローや評価をしていないのである。
とはいえこれでわかったことは2point strategyが正義ではないということ。
Q.かなり肥満の患者には?
リニアで拾えない可能性も高く、その場合にはコンベックス型のプローべを使用するのが良い。
※パルスドプラを使用する
パルスドプラを大腿静脈領域で用いて、呼吸性変動を見るという方法もある。
呼吸性変動あり→中枢側は保たれている
といえるからである。
大腿静脈領域のみであることと、筆者はcompressionに対する優位性を感じないので使用しない。
Q.腸骨領域をどうするか?
左足が腫れていて痛がるのに、大腿静脈以下の血栓が先述のcompressionで説明ができなかった。
その場合は腸骨領域のDVTを考慮する。
疑わしいところを圧迫にしに行ってでもよいのだが、下腹部領域からの観察を強いられることと、圧迫によってかなり痛がる患者が多い。
そのため腸骨領域においての検索はecho compressionでは困難になることがおおい。
その場合は下腹部領域からのカラードプラにて見る。
簡便ではなく、初学者すすめるものではない。そのためここでは詳しい説明は割愛する。
途中の2pointも含めて考えるとやはり、「DVTはない」と言い切ることはかなり難しいことがわかる。
①D-dimerはどうか?
(Validation of two age dependent D-dimer cut-off values for exclusion of deep vein thrombosis in suspected elderly patients in primary care: retrospective, cross sectional, diagnostic analysis PMID 22674922)
元々D-dimerのカットオフ値を500μg/Lにしており、偽陽性がかなりでることを危惧していたことから、年齢によってカットオフ値を分けようというstudyが複数組まれた。
内の1個である。
1)50歳以上のcut-offは年齢×10μg/Lとする
2)60歳以上のcut-offは一律750μg/Lとする
の2つでどちらが優秀かというstudy。
安全に除外できた割合が元々の500μg/Lでは30.6%であったところ1)を利用すると45.0%、2)45.9%であった。
80歳以上に限定すると500μg/Lは21.0%、1)は35.5%、2)は33.9%であった。
いずれも優れており、暫定的に使用するならこれらのいずれかがよいだろう。
しかし、単独で除外するには不十分な印象であり、エコーやその他複数の事由から否定することになる。
結論から言えば、「D-dimerで否定はできない」である。
②血流誘発?
大腿静脈において用手的に下腿筋群を圧迫して静脈灌流や逆流がないかをパルスドプラで観察する方法である。ミルキングとも呼ぶが、これは感度がよく除外には勿論使える。
しかしながら、当然圧迫より圧倒的に近位に血栓が飛ぶ可能性が高く、積極的には勧めない。
勿論血栓が明らかな場合は禁忌である。
【4】治療
基本的には理学療法と薬剤療法の2つがある。
(1)理学療法
①下腿の運動
これが一番簡便で、コストも合併症もないもの。
腓腹筋を動かし、血流を動かすことを狙っている。
戻っていくので、もちろん予めDVTが存在している場合にはPEなどを惹起してしまうことに繋がりかねない。
②弾性ストッキング(ES)
部分により違った圧力で負荷をかけることにより、勾配を形成し、皮下静脈から深部静脈により流れるようにするもの。かなり安価で合併症も少ないが、ハイリスク症例では効果がないとされる。(実際、脳出血患者の集中治療管理においてESは不適とされる)
(2)薬剤療法
①低容量未分化ヘパリン
②低分子ヘパリン(エキノキサパリン)
③Xa阻害薬(エドキサバン・フォンダパリヌクス)
④ワルファリン
⑤DOAC
基本的には超急性期の入院患者にはヘパリンを使用するのが一般的。
①用量調節法→APTTが正常上限を超えないように投与を調整しながら入れていく
②低容量法→8-12hr毎に5000Uを皮下注射していく
基本的には未分化ヘパリンでの②の方が簡便であり、こちらを採用する。
同様の理由でモニタリングの必要性からワルファリンは敬遠される。
DOACにVTEの保険収載がなされたために使うのであればこちらだろう。
DOACの優秀さは下記studyから。
cf.
・EINSTEIN-DVT trial
・EINSTEIN-CHOICE trial
・AMPLIFY trial
・AMPLIFY-EXT trial
・Hokusai-VTE study
・Caravaggio suudy
・SELECT-D
後の3つは固形腫瘍がDVTの原因と考えられる場合でもDOACも使用していいかという疑問に答えたものである。(vs低分子ヘパリン)`
いずれも血栓再発は非劣性もしくはDOAC群が優秀(リバーロキサバン/SELECT-D)であったが、出血合併症はより多い(SELECT-D/Hokusai、いずれも消化管が多い)との結果。しかし死亡に直接つながる大出血ではなく、メリットと比較すれば無視できるレベルと考えられる。
まず普通にDOACでよい。